Ciekawostki: CHOROBY PSYCHICZNE
CHOROBY PSYCHICZNE
W ostatnim tygodniu na facebooku mówiliśmy o CHOROBACH PSYCHIATRYCZNYCH. To temat obszerny, a ja nie jestem psychiatrą, więc poprzestanę na tym, kiedy podejrzewać chorobę i szukać szybko pomocy psychiatry.
ZADANIE DLA WAS!
Ciocia ebi wpadła na super pomysł, że stworzymy listę książek fabularnych, które traktują o zaburzeniach psychicznych, żeby oswajać temat tych strasznych chorób. Potrzebujemy do tego Waszej pomocy. Jeżeli zetknęliście się kiedyś z książką, w której jakiś bohater zmagał się z takimi problemami, bardzo Was proszę o wypełnienie ankiety!
A jeśli jakąś informację na fejsie przegapiliście, oto one:
Poniedziałek:
DEPRESJA.

Kiedy podejrzewać? Gdy dostrzegasz u siebie/kogoś kilka z takich objawów:
– trudno się cieszyć tym, co wcześniej dawało radość (aż wreszcie wszystko staje się obojętne)
– głęboki smutek przez większość czasu
– płacz nawet gdy nie do końca osoba wie, czemu płacze
– drażliwość, wybuchowość, nastrój szybko się zmienia i dana osoba czuje, że nad tym nie panuje
– zaniedbywanie zwykłych obowiązków i zainteresowań, czasem aż do całkowitego ich porzucenia
– lęk, czasem trudno powiedzieć, czego konkretnie osoba się boi
– myśli pesymistyczne na temat siebie i swojego życia, brak wiary, że w przyszłości osoba sobie poradzi
– coraz większe poczucie, że życie nie ma sensu
– problemy z pamięcią i koncentracją
– problemy ze snem, zwłaszcza problemy z zaśnięciem i częste budzenie się nad ranem, ale rzadziej może być nadmierna senność
– spadek popędu płciowego
– spadek apetytu
– czasem myśli samobójcze
Depresja to bardzo częsty problem, dlatego od niej zaczęłam.
I pamiętajcie – depresja często dotyczy MŁODYCH MATEK (ojców oczywiście też może dotyczyć, ale częściej matek, bo to one zostają często sam na sam z dzieckiem).
Dlatego nie należy ignorować u siebie albo znajomej młodej matki objawów coraz większego poczucia beznadziei, smutku, wybuchowości i przekonania, że mama sobie nie poradzi! Takich objawów chyba każdy młody rodzic czasem doświadcza (ja całkiem często ![]() ), ale gdy są nasilone, może to właśnie depresja! Która zagraża nie tylko matce, ale i dziecku, którym mama się opiekuje.
), ale gdy są nasilone, może to właśnie depresja! Która zagraża nie tylko matce, ale i dziecku, którym mama się opiekuje.
I ostatnie, bardzo ważne: nie wierzcie w ten durny mit, że jeżeli ktoś mówi o samobójstwie to znaczy, że go nie popełni!
Jeżeli ktoś zdradzi Wam myśli samobójcze, to NATYCHMIAST MUSI UZYSKAĆ POMOC PSYCHIATRYCZNĄ (zwykle jest to od razu przyjęcie na oddział, czasem wbrew woli pacjenta).
Wyrażanie myśli czy planów dotyczących samobójstwa to bardzo ważna i niepokojąca sprawa, nie można jej NIGDY ignorować! (tylko np. wezwać karetkę, jeżeli uznacie, że zagrożenie samobójstwem jest realne)
Wtorek:
AGORAFOBIA
Agorafobia to, upraszczając, lęk przed sytuacjami, gdzie trudno uzyskać natychmiastową pomoc w razie nieszczęścia (np. utraty przytomności). Czyli lęk przed np. przebywaniem w tłumie, staniem samochodem w korku, pobytem w samolocie, przebywaniem z dala od szpitali.
Czasem dochodzi do sytuacji, gdzie chory w ogóle boi się wyjść z domu, uznając dom za jedyne bezpieczne miejsce i jest przekonany, że poza domem na pewno spotka go jakieś nieszczęście. Boi się też, że wpadnie w panikę po znalezieniu się w którejś z tych lękowych sytuacji (więc jest to również taki „lęk przed lękiem”).
(A ponieważ chorzy się boją, po wyjściu z domu zaczynają odczuwać nieprzyjemne objawy: np. kołatanie serca, pocenie się, zawroty głowy –> biorą je za początek jakiegoś zdrowotnego nieszczęścia, np. początek omdlenia, zawału itp. –> uciekają z powrotem do domu, gdzie czują się bezpiecznie i to takie błędne koło).
Czasem agorafobia powstaje w odpowiedzi na konkretne wydarzenie – np. chory albo jego bliski rzeczywiście doznali np. omdlenia w tłumie i nikt im nie pomógł.
Dlatego agorafobia to nie jest zwyczajny „lęk przed przestrzenią”, jak czasem się potocznie uważa.
Środa:
SCHIZOFRENIA.
Trudno powiedzieć o niej krótko, ale spróbuję chociaż trochę przybliżyć temat.
Jakie objawy mogą sugerować schizofrenię?
1) Objawy POZYTYWNE (=dodatkowe w stosunku do rzeczywistości):
– UROJENIA – czyli myśli, które nie odpowiadają rzeczywistości, ale chory całkowicie w nie wierzy – np. urojenia prześladowcze (że ktoś go obserwuje, chce go skrzywdzić), oddziaływania (że ktoś wsadza myśli do jego głowy albo przejmuje kontrolę nad jego ciałem), ksobne (że otaczający ludzie, osoby w telewizji obserwują chorego i komentują)
– HALUCYNACJE – np. słuchowe (chory słyszy głosy, które np. z niego szydzą albo mu grożą), wzrokowe, inne
2) Objawy NEGATYWNE (=„zubażające” rzeczywistość):
Np. chory przestaje się interesować zajęciami i osobami, które wcześniej były ważne, staje się wycofany, bierny, stroni od ludzi, może się zmniejszyć zdolność przeżywania przyjemności i wyrażania emocji.
3) Inne objawy: zaburzenia pamięci, nastroju, koncentracji, lęk, nieadekwatne reakcje.
Może się wydawać, że objawy są dość specyficzne, ale jeżeli choroba nasila się powoli, czasem niełatwo otoczeniu coś zauważyć. Powinno zwrócić naszą uwagę, gdy np. osoba z rodziny staje się coraz bardziej wycofana, podejrzliwa, nie przejmuje się rzeczami, które ogólnie są uznawane za istotne, dziwnie się wysławia, unika ludzi, uważa, że ktoś ją śledzi, wsypuje jej truciznę do posiłku, wpuszcza gaz do mieszkania.
I pamiętajcie – jeśli wystąpią myśli samobójcze, trzeba NATYCHMIAST zorganizować choremu leczenie! (zawieźć na SOR lub wezwać karetkę) – zwłaszcza należy być czujnym, gdy występują urojenia prześladowcze (chory może myśleć o samobójstwie, żeby uciec przed prześladowcą) albo „głosy rozkazujące”, które mogą żądać od chorego samobójstwa.
Czwartek:
MANIA (i hipomania).
Mania rzadko występuje sama, zwykle jest częścią choroby afektywnej dwubiegunowej występują epizody depresji i manii).
Chory podczas epizody manii ma podwyższony nastrój, wysoką samoocenę, brak krytycyzmu wobec siebie i swoich decyzji, mnóstwo energii. Taki chory może być zadowolony ze swojego stanu (często uważa, że czuje się lepiej, niż kiedykolwiek w życiu!) i zwykle nie chce się leczyć. Poza tym występuje gonitwa myśli, słowotok. Ale jest wiele „ciemnych stron” manii. Może występować zamiast podwyższonego nastroju drażliwość i agresja. Poczucie chaosu „w głowie” ze względu na zbyt dużo myśli. Chory nie odczuwa często potrzeby jedzenia i snu, co może prowadzić do groźnych dla zdrowia powikłań (np. odwodnienia). Przez brak krytycyzmu chorzy z manią często podejmują szereg złych decyzji: wydają beztrosko pieniądze, zapożyczają się, uprawiają hazard, wdają się w kłótnie, jeżdżą samochodem zbyt szybko, nadużywają alkoholu. Zwykle w manii występuje też odhamowanie seksualne i chorzy robią rzeczy, które nie są zgodne z ich systemem wartości.
Hipomania to podobny stan, ale mniej nasilony i tutaj pacjent zwykle ma kontrolę nad tym, co robi.
Jak rozpoznać, że ktoś z naszego otoczenia cierpi na manię? Może dużo i szybko mówić, czasem wymyślać słowa ze zlepków innych słów, które normalnie nie mają sensu, ale dla niego mają. Może ubierać się „dziwacznie”, stosować jaskrawe kolory i mocny makijaż mimo tego, że wcześniej ubierał się zupełnie inaczej. Może opowiadać o swoich nierealnych osiągnięciach (np. że wynalazł lek na raka), bo ma urojenia wielkościowe. Może opowiadać, że jego zmysły są wyostrzone, że nigdy nie czuł się tak dobrze i tak intensywnie nie przeżywał świata. Może mówić dużo o seksie, chociaż wcześniej tak nie było, może łatwo wpadać w gniew.
Często po epizodzie manii występuje epizod depresji, bo chory musi zmierzyć się ze skutkami epizodu manii – np. długami, rozpadem związku.
Piątek:
ZESPÓŁ STRESU POURAZOWEGO (PTSD).
Czynnikiem wywołującym jest wydarzenie, które w danym momencie przekracza nasze możliwości radzenia sobie ze stresem (zwykle przemoc lub stan zagrożenia życia). To może być gwałt, napad, wypadek komunikacyjny – również, gdy człowiek nie jest ofiarą, ale świadkiem tego typu wydarzenia. Również strata bliskiej osoby. Sytuacja, w której czujemy się przerażeni i bezradni.
Do osoby cierpiąca na PTSD ciągle wraca wspomnienie traumatycznego wydarzenia (na jawie i w snach). Często podczas nawrotu wspomnienia chory jakby traci kontakt z rzeczywistością i ma poczucie, że po raz kolejny przeżywa tę dramatyczną sytuację. Każde takie wspomnienie albo skojarzenie wywołuje w nim duże napięcie (czasem też objawy somatyczne: kołatania serca, duszność itp.). Poza tym chory stara się unikać sytuacji, gdzie mogłoby znów dojść do podobnego wydarzenia (np. jeśli stresorem był wypadek samochodowy, przestaje jeździć samochodami), a nawet mówienia o takich sytuacjach. Przez to często jego życie się zmienia i chory dopasowuje swoją codzienność do choroby. Chory często bywa drażliwy, łatwo wybucha, ma obniżone poczucie własnej wartości, bo nie radzi sobie ze swoim problemem, może mieć też problemy ze snem. Czasem wycofuje się z kontaktów społecznych, unika bliskich, bo uważa, że i tak go nie zrozumieją, nie podejmuje dawnych zainteresowań. Czasem sięga po alkohol.
Uznaje się, że „normalnie” człowiek powinien sobie poradzić psychicznie w ciągu miesiąca od traumatycznego wydarzenia (oczywiście trudno tu mówić o sztywnej granicy, ale jakąś umowną należało ustalić). Jeżeli mija więcej czasu, należy uważnie obserwować daną osobę, bo może jednak będzie potrzebowała pomocy specjalistów, by poradzić sobie z traumą.
Sobota:
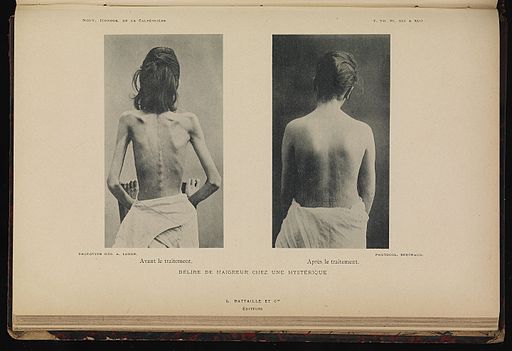
ANOREKSJA.
Zaburzenie odżywiania, które najczęściej ujawnia się u dziewcząt/młodych kobiet, ale u chłopców oczywiście też jest możliwe. Polega na osiąganiu coraz mniejszej masy ciała albo podtrzymywaniu istniejącej bardzo niskiej masy ciała. Chory osiąga to na różne sposoby: mało je, wyczerpująco trenuje, zażywa leki zmniejszające łaknienie/wywołujące wymioty (chorzy mają wiele fantazji w tym temacie, np. podczas wspólnych posiłków chowają jedzenie we włosach, pod pachami, żeby znikało z talerza; robią pompki przy otwartych w zimie oknach, żeby spalić więcej kalorii; okręcają się folią, żeby więcej „wypocić” itd.).
Obraz własnego ciała jest zaburzony i chory nigdy nie osiąga zadowalającego efektu. Obecny jest też lęk, że przytyje. Czasem dołączają zaburzenia nastroju, ale nie zawsze.
Nieleczona anoreksja to choroba śmiertelna. Prowadzi do wyniszczenia organizmu, zaburzenia pracy narządów, groźnych dla życia arytmii serca. I naprawdę pacjent może być niemal do samego końca pozornie w świetnym stanie fizycznym! (Widziałam dziewczynę z ciężką anoreksją, która śmigała zadowolona po oddziale i grała z maluchami w piłkę, a wyniki badań były już bardzo niepokojące).
Oczywiście nie każda próba odchudzania prowadzi do anoreksji. Bardziej zagrożone są osoby w środowiskach, gdzie duży nacisk kładzie się na to, by być chudym (np. modelki, aktorzy). Ale przede wszystkim za anoreksją często kryje się potrzeba kontroli. Są na nią narażone bardziej osoby o charakterze bardzo zdyscyplinowanym, które świetnie się uczą, potrafią osiągać zamierzone rezultaty, w skrócie – potrafią kontrolować same siebie. Anoreksja jest też czasem odpowiedzią na jakiś problem w domu młodego człowieka – np. dziecko czuje się bezradne wobec rodzinnych problemów (alkoholizm, zdrady, złe traktowanie jednego rodzica przez drugiego) i ponieważ czuje, że nie może kontrolować tego, co się dzieje na zewnątrz, stara się mieć kontrolę przynajmniej nad swoim ciałem.
Kiedy podejrzewamy u kogoś anoreksję, musimy działać. W zaawansowanych przypadkach zaczynamy od razu od hospitalizacji wbrew zgody chorego. Pamiętajmy: nieleczona anoreksja prowadzi do śmierci!
(Zdjęcie z wiki: kobieta z anoreksją przed i po leczeniu)
Niedziela:
PRZYCZYNY SOMATYCZNE.
Pamiętajmy, że każde zaburzenie psychiczne może być wywołane również przez choroby niepsychiatryczne. To znaczy, że zanim rozpoznamy u chorego chorobę psychiczną, należy wykluczyć inne przyczyny. Bo chory z nadczynnością tarczycy może wyglądać na chorego w manii. A z niedoczynnością może mieć depresję. Chory z niedocukrzeniem może być drażliwy, agresywny. Chory z guzem mózgu może mieć omamy, może zmieniać mu się charakter. Czasem objawy choroby wydają się typowe, ale i tak często choroby psychiatryczne rozpoznajemy „z wykluczenia” (to znaczy, że najpierw upewniamy się, że nie kryje się za dolegliwościami chorego inna choroba, którą należy leczyć).
To trochę tak, jak z napadem padaczkowym – w pewnych sytuacjach zdrowotnych każdy z nas może dostać napadu padaczkowego i to nie znaczy, że choruje na padaczkę. Podobnie z zaburzeniami psychiatrycznymi – każdy z nas może ich doświadczyć w związku z mnóstwem chorób niepsychiatrycznych.
JEŚLI UWAŻASZ, ŻE TAKIE INFORMACJE SĄ PRZYDATNE, POWIEDZ PROSZĘ O LEKARZDLADZIECI.PL SWOIM ZNAJOMYM! 🙂
Tutaj trochę medycyny i trochę mnie. Są też różne żarty (Ale czy śmieszne?).
Email: rhajkus@gmail.com